Операція – це одночасно і користь, і травма, – кардіохірург Тарас Рудик (інтерв'ю)

Сьогодні в Україні серцеві захворювання – одна з головних причин смертності. На цьому фоні тільки 12% тих, хто потребує кардіохірургічної допомоги, отримують її.
Однак у Львові з’явилася група медиків, які не тільки намагаються допомогти класичними методами якомога більшій кількості пацієнтів із захворюваннями серця, а і запроваджують новітні для нашої держави європейські методи лікування – мініінвазивну кардіохірургію. Тарас Рудик – кардіохірург Львівської обласної клінічної лікарні – один з лікарів нової формації, який очолює цю команду.

– Скільки операцій ви виконуєте на рік?
– На рік наша команда виконує в середньому 100 операцій. Якщо точніше – від 90 до 130, тобто на місяць приблизно 10-12 операцій. Тішуся тим, що за кілька останніх місяців ми зробили суттєвий прорив у впровадженні мініінвазивних методик у кардіохірургії. Цими малотравматичними для пацієнта методами ми почали оперувати пацієнтів із вродженними вадами серця, новоутворами навколо серця чи у магістральних судинах та хворих з ішемічною хворобою серця. Причому ці операції ми часто проводили без зупинки серця.
– Які оперативні втручання найбільш поширені?
– Серед патологій серця понад половина пацієнтів – це хворі на ішемічну хворобу серця. Тобто передінфарктний стан, інфаркт, ураження серця після інфаркту, коли вже є проблеми із мітральним клапаном. Тому коронарне шунтування – це та операція в кардіохірургії, яка виконується у більшості випадків. Напевно, 7 з 10 операцій у світі – це коронарне шунтування. І в нас так само. Тепер завдяки тому, що ми впроваджуємо мініінвазивні методи, ця найбільша група хворих може розраховувати на сучасну менш травматичну допомогу кардіохірурга.
– Скільки людей, приблизно, отримують кардіохірургічну допомогу і яка динаміка цих захворювань?
Це запитання страшне своєю відповіддю. Нещодавно я готувався до одного виступу і вивчав останню статистику за 2017 рік. В Україні допомагають лише 12% потребуючих. Для порівняння, у Польщі, 5 тисяч осіб на мільйон населення потребують такої процедури, як коронарографія. На Львівщині мешкає десь 2,5-2,7 млн людей. За 2017 рік у нас зроблено трохи більше ніж 1,5 тисячі стентувань, а треба на мільйон зробити 5 тисячам.
[dyvys_blockqoute text="Якщо станом на 2006 рік наші пацієнти із ішемічною хворобою серця вже досягли віку 70 років, то зараз є дуже багато чоловіків віком 40-50 років. Тобто динаміка захворювань свідчить про зниження віку пацієнтів." author=""]
Натомість динаміка свідчить про наступне: середній вік мешканця Львівщини – 46 років. Це означає, що хвороби молодшають. Якщо станом на 2006 рік наші пацієнти із ішемічною хворобою серця, які лежали у стаціонарі, мали середній вік близько 70 років, то зараз страждають дуже багато чоловіків віком 40-50 років. У жінок серцево-судинні захворювання проявляються після менопаузи, тому тут легше спрогнозувати і почати вчасне професійне спостереження. Тобто динаміка захворювань свідчить про зниження середнього віку людей із хворим серцем , а ми не встигаємо надати допомогу всім пацієнтам, які цього потребують — і йдеться сьогодні не лише про брак ліжкомісць у лікарнях, а й про відповідну апаратуру, інструментарій і головне — лікарський кадровий ресурс, спроможний постійно навчатися і вдосконалюватися.

Ті, кому ми протягом року не змогли допомогти, вже наступного року переходять до категорії важких хворих, а через п’ять років ми вже боїмося таких хворих. Надати допомогу безпечно ми вже не зможемо, бо це супроводжується низкою ризиків. Коли у судині утворилася бляшка і до серця не проходить кров, потрібно поставити стент, розкрити судину і пустити кров. Якщо судина тривалий час закрита, то та ділянка серцевого м’яза, яка живиться від цієї судини, опиняється на межі життя і смерті. Можуть відбутися незворотні зміни, які полягають у тому, що тканини серцевого м’язу перетворюються на хрящову тканину, наприклад, як вухо. У народі кажуть – рубець на серці.
Якщо сформувався рубець, то тій ділянці міокарда вже не допоможе ні стент, ні шунт. Відповідно таким пацієнтам ми вже не зможемо повернути попередню якість життя. Якщо сьогодні при потребі пацієнту не поставили стент, то за певний період треба робити операцію, пов’язану із пластикою мітрального клапану, з розрізанням серця, вирізанням рубця, тобто аневризмектомію. То що ж опиняється на шальках терезів? Вчасно встановлений стент чи дуже дорога операція і за грошима, і за нервовим ресурсом. І тут важливо, щоби люди цікавилися своїм здоров'ям ще до того, як захворіють, а лікарі – вміли пояснити переваги вчасного оперативного втручання ще тоді, коли таке може зберегти якість життя, а не тільки тоді, коли треба його рятувати.

– Яка основна причина того, що така незначна частина людей отримує кардіохірургічну допомогу?
– Причин є декілька. По-перше, не може розвинута медицина існувати у нерозвинутій країні. Насамперед йдеться про гроші. Основне фінансове навантаження лягає на пацієнтів. Держава не може профінансувати багато планових операцій. Ургентні операції, коли йдеться про гострі стани, які вже загрожують життю, – витрати покриває держава. Та, приблизно дві третини пацієнтів мусять оперуватися власним коштом. І тут ми не говоримо про оплату лікарської праці, а про інструменти, матеріали, препарати. Навіть якщо сьогодні ми говоримо, що українські препарати для пацієнтів безкоштовні, то порівнювати їх з ефективнішими закордонними препаратами – все одно, що зіставляти «Ланос» і «Мерседес». Тому тут знову фінансове навантаження теж лягає на пацієнтів.
По-друге, війна. Люди, посилаючись на війну, відкладають багато речей на потім, зокрема й операції, це аргументи.
[dyvys_blockqoute text="Приблизно дві третини пацієнтів мусять оплачувати операції самі" author=""]
По-третє, немає добре організованої системи медицини з добре організованою логістикою пацієнтів. Не рідко я спілкуюся з кардіологами, розповідаю їм очевидні речі в медицині, а вони ніби чують це вперше. Йдеться про можливості кардіохірургії, наприклад. Пацієнти потрапляють до нас невчасно, зокрема через брак знань. Іноді ми бачимо, що пацієнтові вчасно було поставлено діагноз, рекомендовано оперативне втручання, але він чомусь відкладав. Очевидно, лікарям бракує навичок ефективного спілкування з пацієнтами щодо прийняття рішення про вчасну операцію.

Є пацієнти, яких поки ніщо не турбує і не болить, але серце вже хворе. Таким пацієнтам можна і треба допомагати. Найчастіше — це молоді люди до 40 і трохи більше років, активного професійного віку. Вони думають, що операція – це травма, рубець, тривала реабілітація, а час біжить, роботу і бізнес треба пильнувати тощо. Але сьогодні ми вже володіємо найсучаснішими методиками мініінвазивної кардіохірургії, які дозволяють повернутися до звичного життя вже через тиждень після операції і якнайдовше зберегти якість життя молодої людини аж до поважного віку.
Якщо підсумувати, то основні причини – економічні, війна і пов’язана з нею інерція мислення, брак організації в медицині, відсутність логістики — «швидка» везе не туди, куди треба, а за якоюсь нікому незрозумілою схемі. Усе це є наслідком того, що ми маємо такий етап розвитку України, відповідно, і в медицині.

Щойно відбудуться системні зміни – економічне зростання, інвестиційна привабливість – все почне змінюватися. Зараз все тримається на ентузіазмі певних людей. Богу дякувати, що наша команда прийняла рішення: якщо не ми – то хто і якщо не зараз – то коли! Ми просто почали робити те, на що ми можемо вплинути, тобто надавати нашим пацієнтам якіснішу допомогу.
– Як все починалося і чи завжди проблему можна вирішити мініінвазивною операцією?
– Більш якісна кардіологічна допомога – це успіх команди, лікарів різних спеціальностей. Спочатку навчилися добре робити традиційні операції на серці. І тут до нас потрапила молода, красива пацієнтка, наша колега — лікар. Нам довелося її прооперувати традиційним методом, і в неї залишився цей великий рубець. Він не спотворив її, проте в очах пацієнтки я побачив трішечки смутку через той, хоча і акуратний, але шрам. Тоді ми остаточно вирішили досконало вивчити мініінвазивні технології, чого б це не коштувало. Ми майже два роки стажувалися у Польщі, у найкращих і найдосвідченіших європейських фахівців, які дуже щедро ділилися всім, що знають і вміють — це до слова, щоб розуміти, що таке європейські цінності передачі знань. Ми випрошували сучасний інструментарій, іноді з відчуттям приниження і сорому через наш фінансовий стан. Але це, так би мовити, наш фронт, щоб створити трохи кращу державу, зберегти здоров’я і красу нашої нації. Візія різних людей дала можливість створити такий продукт.
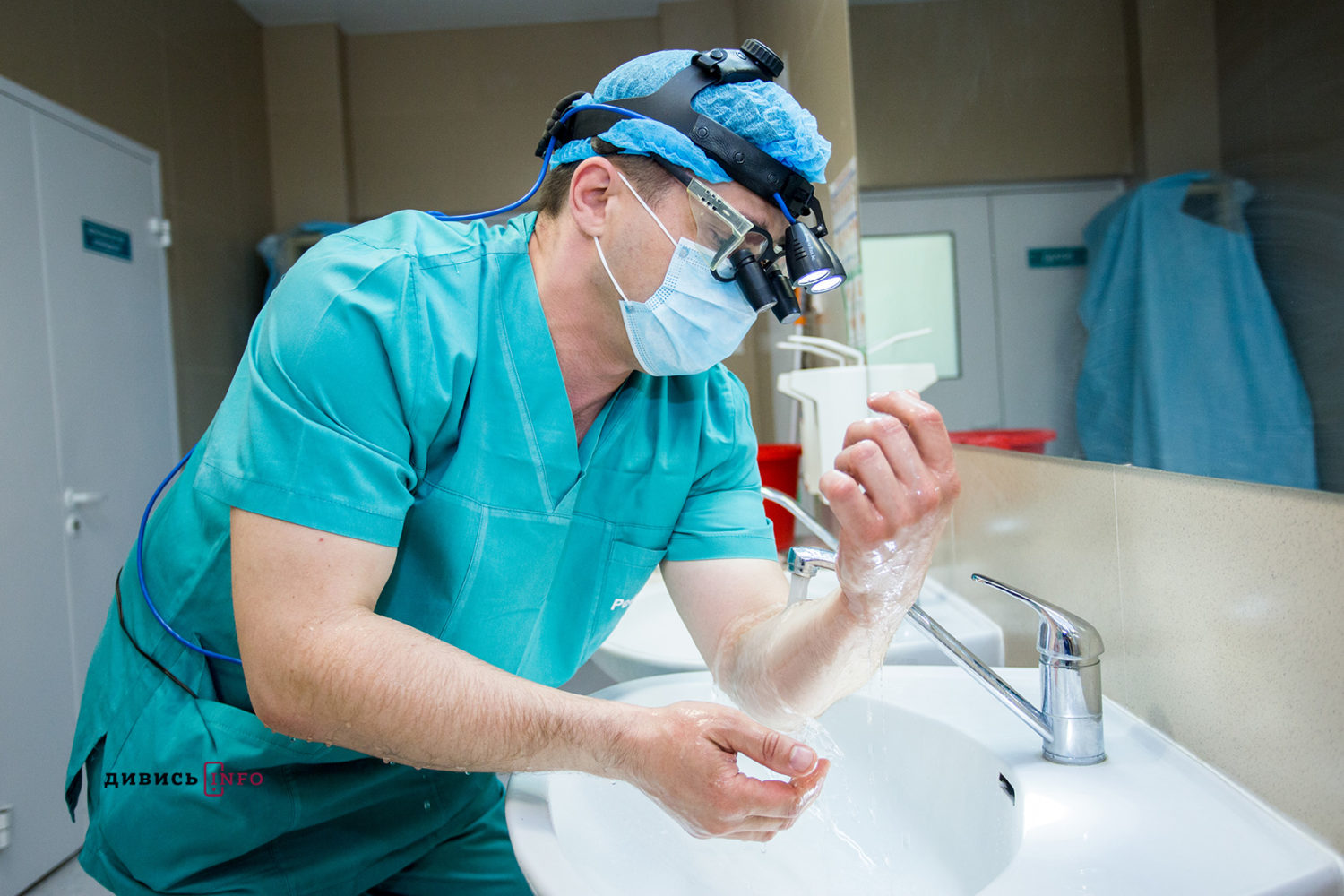
– У чому полягає різниця між мініінвазивним оперативним втручанням і традиційним методом, який використовувався досі?
Операція – це одночасно і користь, і травма. Основна різниця, що за мініінвазивного оперативного втручання – це менший розріз, менша травма, менше болю, швидша реабілітація, швидше повернення до звичайного способу життя і майже непомітні рубці.
Після мініінвазивної операції людина за тиждень йде додому і займається тим, чим займалася. Якщо розрізаємо грудну клітку, то порушуємо каркасність верхнього плечового поясу, і людині треба два місяці обмежень – не піднімати нічого важчого за 2,5 кілограма, жодних силових навантажень. Потім ще 2-4 місяці вона повертається до усталеного способу життя. Відтак маємо півроку після операції. Уявіть, півроку після операції водій фури не може заробляти і утримувати родину, півроку спортсмен не може відвідувати заняття, втрачаючи форму, пожежники, правоохоронці і ще люди багатьох професій могли відкладати операції через таку післяопераційну травму. Тепер у них є шанс зберегти якість життя і працездатність якнайдовше.
Наступне, це красивіше, що дуже важливо для молодих людей, особливо для жінок. Власне, молоді люди часто не звертаються по допомогу, бо бояться косметичних дефектів. Вони затягують, потім звикають жити з вадою серця, а звертаються по допомогу, коли їх лікувати вже важко. Але володіючи мініінвазивними технологіями, тепер кардіологи мають вагомі аргументи, щоб переконати молоду людину вчасно зробити операцію.
Мініінвазивне втручання на серці може бути застосоване при багатьох патологіях, вроджених і набутих, це і пластика та протезування мітрального клапана, і коронарне шунтування, і пластика міжпередсердної перегородки, усунення пухлин тощо.
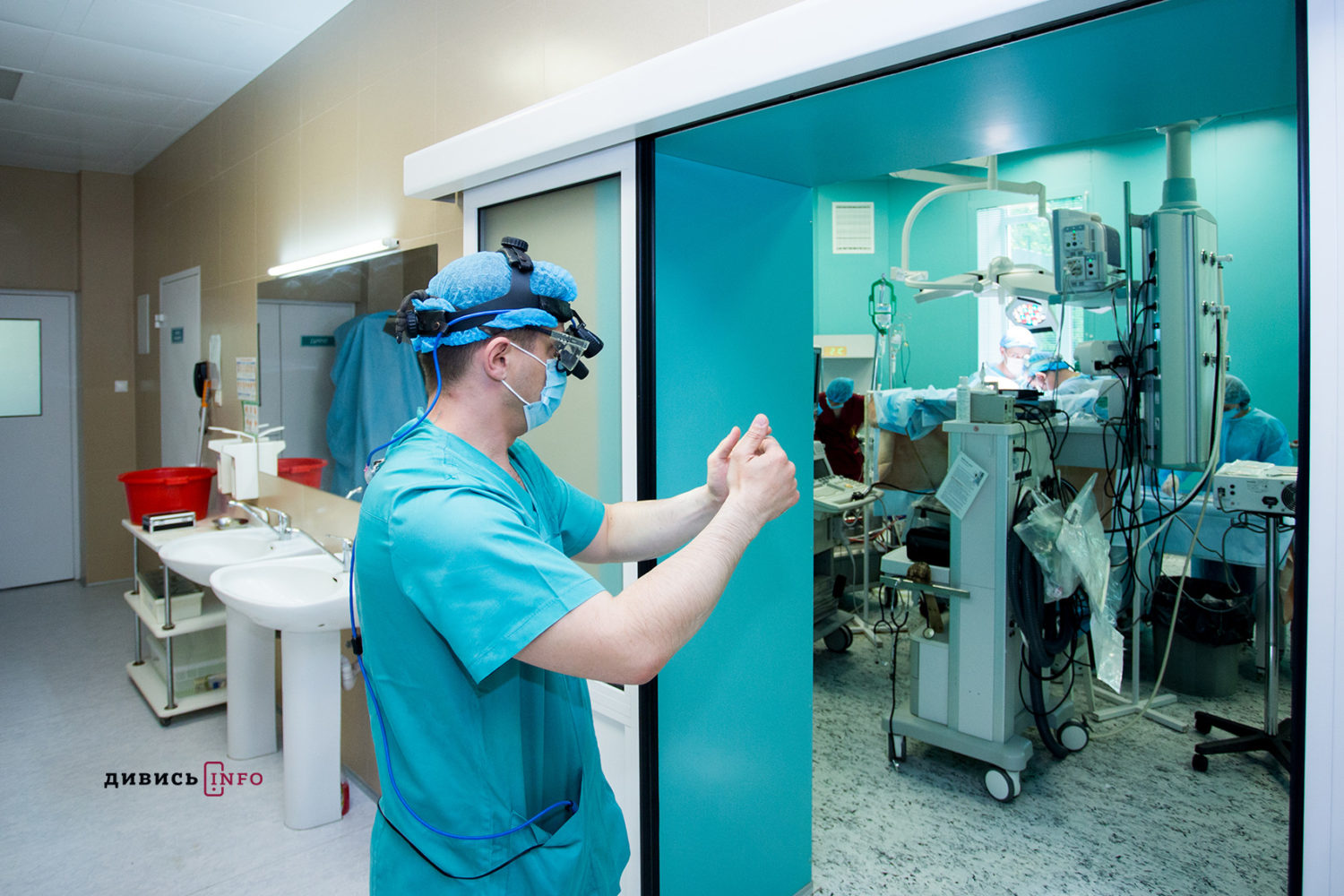
Все це супроводжується використанням технологій – це спеціальний, дуже дорогий інструментарій, інший алгоритм виконання операцій. Це і моніторинг того, що ми робимо, лікарем-анестезіологом, коли він спостерігає серце через ультразвуковий датчик у стравоході протягом операції. Це і використання спеціального вуглекислого газу, для запобігання потрапляння повітря у судини і уникнення післяопераційних інсультів. Сьогодні ми можемо сказати впевнено, що наша команда лікарів працює повністю, згідно з європейськими стандартами.
Але тільки за умови вчасного прийняття рішення про операцію. Однак буває, що доводиться навіть відмовляти у лікуванні. Бо є такі вади, коли хворіє серце, а мішенню стають легені, в яких відбуваються незворотні зміни, і ми вже не зможемо вилікувати такого пацієнта. Раніше такий пацієнт не звертався через розріз грудної клітки. Можливо, маючи альтернативу маленького міжреберного розрізу, він би погодився на операцію. Це абсолютно нормальна психічна реакція людини – страх перед операцією.
Ще одна категорія — люди похилого віку, які мають багато супутніх патологій, і можуть не перенести відкриту операцію, пов’язану з великою травмою. Тепер вони теж мають шанс на продовження якісного життя, завдяки операції з міжреберним доступом. Наприклад, був пацієнт після онкооперації. Іншому потрібні були дві операції одночасно – у черевній порожнині та на серці. Дві великі травматичні операції ця людина не перенесла б. А ми, завдяки мініінвазивній технології, змогли провести дві операції одночасно.

У 9 з 10 випадків мініінвазивна операція такою і залишається. Але є випадки, коли може виникнути ускладнення, і доводиться перейти до відкритої операції. Зрештою, не можна після студентської лавки вчитися одразу мініінвазивній кардіохірургії. Треба спочатку стати відкритим кардіохірургом, а після того вже йти і шукати себе у новітніх напрямках.
– Кардіологічні операції доволі дорогі. Чи доводилося стикатися із таким, що людина приходила по допомогу, але розверталася і йшла геть, бо не могла оплатити операцію?
– Такого нема. Навіть буває, що, наприклад, залишилося щось від багатшого пацієнта, ми це передаємо біднішому. А ось нещодавно трапився випадок, коли пацієнтка їхала з Мукачева на коронографію, а їй в маршрутці у Львові вкрали гроші. Ми самі зібрали гроші і зробили їй коронографію, яка коштує 4,5 тисячі гривень. Це не система. Таке не часто трапляється. Але питання вартості лікування ставатиме все гостріше для пацієнтів. Тому нам не обійтися без страхової медицини, і це питання навіть не сьогоднішнього, а вчорашнього дня.
[dyvys_blockqoute text="Днями приїхала пацієнтка, бо задихалася, а неї у лівому передсерді міксома, яка при кожному русі блокувала мітральний клапан. Пухлина була майже завбільшки з кулак. Жінку негайно взяли на операцію. Вона жодної копійки не заплатила, бо це ургентна патологія" author=""]
Якщо покази до операції ургентні, то платити нічого не треба. Ось днями приїхала пацієнтка, бо задихалася. У неї у лівому передсерді виявилася міксома, яка при кожному русі блокувала мітральний клапан. Пухлина була завбільшки з її кулак. Жінку негайно взяли на операцію. Вона жодної копійки не заплатила, бо це ургентна патологія. Але одночасно ми стали свідками жахливого стресу, бо вона не вірила, що їй допоможуть безкоштовно.
Буває, що люди приїжджають, але у них плановий стан, є час знайти кошти і повернутися у лікарню. А є такі, що для них питання грошей не стоїть – вони хочуть кращих умов, а не таких, як у державних клініках. П’ять років тому ми втрачали третину пацієнтів через умови, поки не зробили ремонт відділення. Отож, якщо ситуація ургентна, держава покриває витрати, якщо планова, то люди збирають кошти. Звичайно, якщо б людина була застрахована, то все було би простіше, але це не залежить від лікарів. На жаль.
– Наскільки і чим відрізняється українська кардіохірургія від світової практики?
– У світі існує доказова медицина, яка ґрунтується на досвіді тисяч операцій, які проводилися в різних країнах, різними інститутами з приводу однієї патології. Дослідження були рандомізовані, подвійні, сліпі, плацебо контрольовані, тобто повністю виключений людський фактор, і просіяні через сито доказової медицини. Зрештою це подається у вигляді рекомендацій лікарям – така собі прокладка від втомленого чи недосвідченого лікаря. Рекомендації дозволяють організувати роботу правильно, безпечно, доступно і якісно для пацієнта. Натомість вся пострадянська медицина, а ми, на жаль, є в інерції пострадянської медицини, є малодоказова. Основна різниця між нашою і закордонною медициною полягає у тому, що алгоритм прийняття рішень є відточений. Лікар знає про алгоритм ще тоді, коли він тільки вступає до медінституту. У нас почалося запровадження доказової медицини – закон прийнято, і лікарі можуть використовувати європейські рекомендації. Бо до того були накази, протоколи, клінічні маршрути. Це було щось не дуже зрозуміле. Навіщо вигадувати велосипед, якщо у світі вже довели ефективність того чи іншого лікування. Ми починаємо працювати як доказова медицина, і це дуже добре.
[dyvys_blockqoute text="За кордоном легко вступити до медінституту, але важко закінчити. В Україні – навпаки. Немає таких фільтрів протягом навчання, які забезпечили б на виході достойного випускника" author=""]
Другий момент – це те, що за кордоном легко вступити до медінституту, але важко закінчити. В Україні – навпаки. Немає таких фільтрів протягом навчання, які забезпечили б на виході достойного випускника. Тобто проблема починається ще до медицини, коли людина ухвалює рішення про вступ на медичну спеціальність. Ось ці два фактори – навчання і доказова медицина – відрізняють українську медицину від світової.
Втім, існують суб’єктивні причини, пов’язані із рівнем розвитку держави. Ось для прикладу, пацієнта болить серце, значить його мають доставити протягом певного часу, в певний медичний заклад і ввести певні ліки. Ми стикаємося з тим, що банально через поганий стан доріг буде вичерпаний ліміт часу і рекомендацію не можна виконати. Це системна проблема, яка потребує також системного вирішення. Або пацієнта привезли у лікарню, а необхідного тромболітика, який дорого коштує, нема, бо він є лише у місті чи області, куди їхати 130 кілометрів. Тобто ніби світова рекомендація є, а виконати її неможливо.
– А якою є ситуація з реабілітацією після операції?
– Власне при мініінвазивних втручаннях реабілітація є в рази коротша і, відповідно, дешевша. Реабілітація у світі починається після екстубації – коли забрали трубку апарату штучної вентиляції. Лікарі або реабілітологи приходять і починають робити з пацієнтом якісь дихальні вправи, гімнастичні рухи тощо. У нас так – пацієнта прооперували і йому рекомендують після виписки поїхати на реабілітацію в якийсь санаторій. Тобто виходить, що реабілітація починається аж після виписки зі стаціонару. А це неправильно.
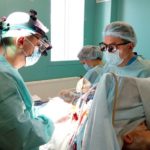
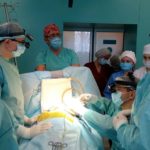
- Під час операції. Фото з Fb
- Під час операції. Фото з Fb
Тому реабілітація в Україні є недостатньо розвинута. Як правило, своїх пацієнтів з кардіохірургії ми реабілітуємо по-своєму. Коли ми робимо операцію на серці, то зупиняємо і серце, і легені, які потім треба «роздихати». Для цього є спеціальний небулайзер, коли пацієнт під навантаженням робить спеціальні вдихи. Часом ми його замінюємо надуванням балончиків. Ми до цього самі дійшли. А в світі реабілітація теж підлягає доказовій медицині, де розписано, що, як і коли робити. У нашому випадку процес реабілітації народжується у співпраці лікуючого лікаря і пацієнта.
У світі реабілітація починається відразу на наступний день після операції. Такі пацієнти 3-4 дні перебувають у клініці. Потім їх переводять в іншу клініку для реабілітації. Там відбуваються групові та індивідуальні заняття.
Проблема реабілітації існує і вона наразі вирішується індивідуально у кожному випадку. Маю надію, що до неї теж дійде реформа.
– Через законодавчу неврегульованість в Україні практично не виконується така операція, як пересадка серця. Якщо б законодавчо врегулювати цей момент, скільком би людям можна було допомоги?
– Насамперед йдеться про молодих пацієнтів. Проблема існує, справді, на законодавчому рівні. Коли професор Кобза відродив пересадку нирки,то це супроводжувалося тиражуванням історій про якихось чорних трансплантологів. Проблема полягає у тому, що за кордоном є презумпція донорства. Якщо людина проти того, щоб стати донором, то вона має відповідний документ. Якщо такого документа нема, то вона автоматично потрапляє у список потенційних донорів. У нас основна проблема, що не можна змусити медиків визначити смерть мозку. Ми маємо можливість це зробити, але законом змусити комісію визнати смерть мозку внаслідок інсульту чи аварії неможливо. Йдеться про випадки, коли настала біологічна смерть мозку, але серце ще б’ється. Неврегульовані питання комісій, які будуть визначати смерть мозку.
[dyvys_blockqoute text="Технологічно пересадка серця є легшою за багато операцій, які роблять кардіохірурги. Бо це є макрохірургія. Водночас процес трансплантації є найважчим, оскільки треба знайти і протипувати сумісність донора-реципієнта. Потрібна лабораторія дуже високого рівня" author=""]
Другий момент – економічний. Пацієнти, яким провели пересадку органів, потребують великих сум на імуносупресивну терапію, тому що чужий орган конфліктує з чужим для себе тілом. Щоби загасити цей конфлікт, треба приймати ліки. В усьому світі вони є безкоштовними для таких пацієнтів, а це навантаження на економіку держави. У нашому випадку навряд чи держава зможе це забезпечити. Технологічно пересадка серця є легшою за багато операцій, які роблять кардіохірурги. Бо це є макрохірургія. Водночас процес трансплантації є найважчим, оскільки треба знайти і протипувати сумісність донора-реципієнта. Потрібна лабораторія дуже високого рівня. Як правило, операції з пересадки серця рятують дуже багато молодих людей. Тобто йдеться про стратегічний ресурс нації.
– Як оцінюєте медреформу і чи у правильному напрямку ми рухаємося?
– Я вважаю, що ми у правильному напрямку рухаємося. Що стосується медиків, я говорю не про тих, хто реформує, а про тих, кого реформують, то не завжди це відбувається у правильному напрямку. Чому? Тому що вони бояться цієї реформи. Я був у країнах, які реформу провели сім років тому. Рана на тілі білого халата ще була свіжа. Вони кажуть, що пережити реформу було катастрофою, бо 7 з 10 медиків пішли з медицини. Але виявляється, що пішли ледащо, неуки, із зони комфорту були вийняті ті, хто не зміг адаптуватися — через вік, світогляд, брак коштів на самоосвіту. Але вони адаптувалися в інших меднапрямках, наприклад, стали консультантами у страхових компаніях. А користь від цього – пацієнтам.
[dyvys_blockqoute text="Реформа потрібна і я її підтримую. Але потрібна ширша зрозуміла і відверта інформаційна кампанія, бо навіть не кожен медик розуміє реформу. А те, що ми не розуміємо, нас лякає і ми відмовляємося його приймати" author=""]
Втім, вважаю неправильно розпочинати реформу без впровадження страхової медицини. Реформа потрібна і я її підтримую. Але потрібна ширша, зрозуміла, відверта інформаційна кампанія, бо навіть не кожен медик розуміє реформу. А те, що ми не розуміємо, нас лякає і ми відмовляємося його приймати. Ця реформа з зони комфорту вийме дуже багатьох медиків, але так було у різних країнах, і небо на землю не впало. Це просто потрібно пережити.
– Як вберегти своє серце, щоб воно якнайдовше було здорове?
– Дуже просто. По-перше, вибирати батьків-довгожителів, у яких ніколи не було серцево-судинних захворювань (сміється – ред.). По-друге, на старті маємо молодість, красу, здоров’я і обіймаємо весь світ, коли спимо поперек ліжечка, згодом потроху починаємо втрачати здоров’я, бо можемо купити сигарети, алкоголь, машину тощо.
Якщо серйозно, то здоровий спосіб життя, який передбачає здоровий спосіб мислення. Якось почув по радіо, що дитина за день сміється у середньому 600 разів, а дорослий далекий від цього. Треба позитивно мислити. Добра думка породить добрий вчинок, як кажуть, віра без діл мертва. Не досить бути на позитиві, але при цьому вдихати дим «Мальборо», стоячи в автомобільній пробці. Спочатку казали – від інфаркту треба йти, а згодом – від інфаркту треба тікати, тобто бігти, рухатися. Правильний спосіб життя передбачає правильно спати, правильно їсти, дотримуватися правильної фізичної культури, бути прикладом і підтримувати інших. Позбуватися шкідливих звичок на будь-якому етапі. Якось пацієнт казав лікарю, що виконує всі рекомендації, приймає всі ліки, але ще не кинув курити. На що йому лікар відповів, ви можете не виконувати ці рекомендації, але повинні кинути курити. Щоб бути здоровим, треба намагатися зберегти все те, що ми отримали з народження. Кожна людина складається з трьох компонентів – душі, духу і тіла. Якщо ми будемо дбати тільки про тіло, а нехтуватимемо душею і духом, результату не буде.

– Якщо людина вирішила змінити свій неправильний спосіб життя, коли їй йти до лікаря, робити ЕКГ тощо?
– Негайно, і йти до сімейного лікаря, в якого має бути найбільший клінічний досвід. Він повинен вловити навіть не саму хворобу, а стан людини. Потім скерувати до відповідного фахівця.
Оксана ДУДАР
Фото Микити ПЕЧЕНИКА