Вижити не можна померти: тисячі пацієнтів можуть не дочекатися пересадки органів
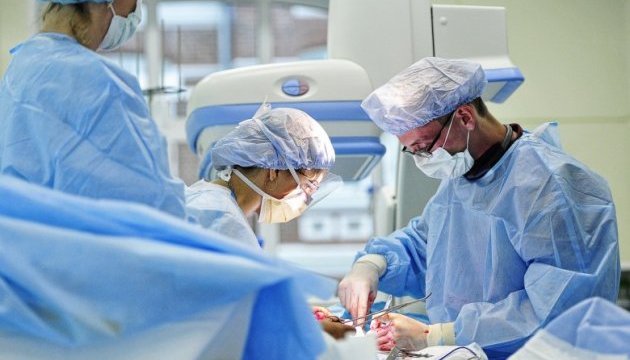
Хтось перед святами чекає снігу, хтось – давно запланованої мандрівки, а поряд живуть люди, які чекають на донорський орган. І їм мерехтіння вогників за вікном зовсім не видається таким святковим.
У новорічну ніч вони не вдягнуть дорогого святкового вбрання і не буду їсти вишуканих страв. Бо всі кошти економлять, аби довше жити, та й їжа у них теж особлива.
Шанс на життя дають в Індії
Так, ще досі чекає на трансплантацію кишківника Максим Стасів зі Стрийщини. Чотири роки ім’я цього хлопця було відоме тисячам людей. 2016 року у Львівському ОХМАТДИТі Максимові видалили весь кишківник, бо лише місяць до того виявили рідкісну вроджену патологію, яку мав з народження, але навіть не здогадувався про неї. Синдром Ледда – неповний поворот кишківника, саме так звучить страшний діагноз, який перевернув усе з ніг на голову. Повернутися до нормального життя юнаку може допомогти трансплантація кишківника, яку планують провести в одній із клінік Індії. Тоді, на початку 2016-го небайдужими людьми за рекордно короткий термін були зібрані кошти (за два дні – більше двох мільйонів гривень), через пів року кошти виділило й Міністерство охорони здоров’я.
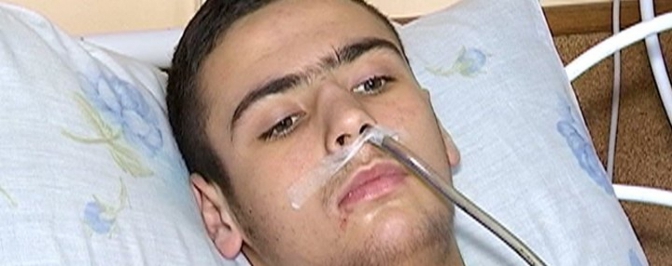
З того часу Максим очікує на донора, розповідає в.о директорки ОХМАТДИТу Олександра Бурда. Гроші на операцію є, індійські фахівці до пересадки кишківника готові, а от відповідного органу, який би підійшов українському пацієнту, немає: «Ці роки він був в Індії і чекав. В Україну повернувся цього літа. Перебуває на інфузійних препаратах, на постійному довенному введені поживних харчових речовин. Наразі ніхто не пропонує трансплантацію. Кажуть, що нема поки що донорів і нема гарантій, що після операції все буде добре. Кишківник, як орган, є дуже складним у пересадці. Ті кошти, які виділили МОЗ на трансплантацію, а це близько 100 тисяч доларів, зараз заморожені. Поки що Максим чекає, нічого не відомо. У Львові всі інші пацієнти, які мали аналогічні діагнози, померли за короткий час».
А от Наталі Омельчук із Луцька пощастило більше. Донора їй знайшли за 2 дні.
«За кілька днів до виходу в декрет у мене виникла звичайна застуда, яка спричинила захворювання серця. Застуда, пневмонія, плеврит, ускладнення в роботі серця. Воно почало збільшуватись. До того моменту я була абсолютно здоровою жінкою, жодних проблем ані з серцем, ані з іншими органами не мала. Завжди ходила до лікарів на огляди при вагітності, все було добре. Можна сказати, що все сталось просто в одну мить. Ніхто такого не очікував – ні я, ні лікарі», – розповідає Наталія.

При пошуку клініки також виникнули труднощі. Наталія мала їхати в Білорусь, але там їй відмовили у пересадці, оскільки, як вважали тамтешні лікарі, вона була у надто важкому клінічному стані.
«Коли я лежала в інституті Амосова, моя лікарка повела мене до індійців, які приїхали якраз на той час в Україну. Вони подивилися, що легені здорові, пересадки потребує лише серце. І сказали, що треба їхати на трансплантацію.
6 квітня 2017 року прилетіли в Індію, в місто Мумбаї. 8 квітня в мене зупинилось українське серце на 9 хвилин, а в ніч з 9 на 10 квітня мені вже зробили трансплантацію. Дуже рідко таке буває, але в рекордні терміни знайшли донора. Мені просто дуже пощастило.
Донор був за 350 кілометрів від міста Мумбаї. У місті Сурат він потрапив в аварію. Сталося це 6 квітня – тоді, коли ми вилетіли з України. Хлопець їхав з роботи додому, а на дорогу вибігла корова – священна тварина для цього народу. Намагався її об’їхати, але вдарився дуже сильно головою. Йому був 21 рік, і я знаю, що він працював страховим агентом. Лікарі до 9 квітня тримали постраждалого на апаратах, намагались витягнути з критичного стану, але потім констатували смерть мозку. Він врятував 7 життів – шість індійських і одне українське. Взяли і легені, і дві нирки. Мені дісталося серце», – розповідає пані Наталя.
Трансплантацію зробили 2017 року. Дівчина перенесла три операції на відкритому серці. Перша – щоби дочекатися трансплантації, друга – сама пересадка, а третя – вже по прильоту в Україну. На саму трансплантацію гроші виділила держава – 90 тисяч доларів. А все решта – це були особисті кошти і кошти небайдужих людей.
«Якщо говорити про відчуття, то я не боялась. Мені було боляче. Перша операція була тут, мене з усією апаратурою збирали і летіли ми як туристи. Лікарка моя погодилась зі мною їхати, хоч це не її робота і це не входить в її обов’язки. Вона мене завезла туди і віддала тамтешнім фахівцям. А стосовно дитини, то вона померла за 40 днів після пологів.
Порівняно з тим, як я почувалась під час хвороби, я зараз щаслива і здорова. Є, звісно, нюанси. Це ж не просто зробили трансплантацію і все. Щомісяця треба здавати певні аналізи, пожиттєво пити препарати, щоб не було відторгнення органу», – веде далі Наталя.
Діагноз – смерть мозку
Повторити шлях Наталії стає дедалі складніше, розповідає голова ГО «Національний Рух «За трансплантацію!» Юрій Андрєєв. Із донорами в Індії все важче, для українців виникла фактично патова ситуація: «Свого часу Індія погодилась брати наших громадян і робити пересадки нирок, легень, серця. Там робили всі пересадки. Але рік тому в Індії припинили давати органи іноземцям. Зараз там залишаються 8 наших пацієнтів, пересадок їм не роблять. Вони просто стали заручниками.

Свого часу ми попереджали, що так може статися і, на жаль, виявилися правими. Запропонували звернутись до Міністерства охорони здоров’я Індії, до прем’єр-міністра з проханнями, щоби зробили для наших пацієнтів виняток, оскільки вони вже там».
Загалом пересадки органів потребують тисячі українців, каже Андрєєв.
«Насамперед скажу, що трансплантація застосовується тоді, коли вже жодне лікування не допомагає. Тому ми маємо розуміти, що для важкохворої людини – це останній шанс врятувати життя. Щороку держава оплачує лікування за кордоном для 200-300 осіб. Ще близько 100 їдуть на лікування, продавши все майно, або за благодійні кошти. Потреба значно вища – тисячі операцій кожного року», – пояснює Юрій.
Найближчий варіант – Республіка Білорусь. У сусідів система трансплантації краща, ніж у нас, визнають громадські активісти. Тому українці часто їздять на пересадку органів саме в білоруські клініки. Процедура там також сувора: іноземець приїжджає, заповнює лист очікування і чекає. Білоруси спершу дають органи своїм громадянам. Пацієнти з-за кордону постійно перебувають у кінці черги.
Насправді трансплантацію нирок і печінки можуть проводити і в Україні – фахівців вистачає. В нас також успішно було проведено 6 пересадок сердець. Львівський хірург Ігор Кобза, завідувач кафедри шпитальної хірургії №2 і керівник центру трансплантології, власноруч проводить операції з пересадки нирок: «По трансплантації нирок у нас виконується 10-15 пересадок на рік, і це друге-третє місце по Україні. Але ми розуміємо, що це – дуже мало.

А роблять у нас так мало операцій, бо в профільному законі чітко прописано, що інформація про трансплантацію має бути позитивна. А яка позитивна інформація може бути, коли часто в ЗМІ пишуть, що збирають гроші для дитини, бо треба поїхати на трансплантацію у Білорусь. Але в нас це ж роблять також. І роблять пересадки не лише нирки, а й печінки також, у Києві робили такі пересадки. Там біля 200 пересадок зробили за весь час. За рік до 20 пересадок. Але от цього року лише одна».
Ще одна річ, яка нас відкидає від розвитку трансплантології – це необов’язкова констатація смерті мозку людини. Але, за словами фахівців (як Кобзи, так і Андрєєва), для повноцінного функціонування трансплантології в Україні констатація смерті мозку пацієнта – просто необхідна.
«Коли я веду лекції, розповідаю студентам, що є низка випадків, які спричиняють смерть мозку. Працюють тільки органи, а мозок вже загинув. Такий стан доводиться конкретними речами. Органи цієї людини просто пропадають, а вона би могла дати життя ще кільком іншим людям. Можна було б взяти в донора, в якого констатували смерть мозку, печінку, нирки, серце, підшлункову, легені. Уявляєте, скільки людей могли би отримати шанс на життя?
У деяких країнах, якщо пацієнт не заперечує, що після його смерті можна взяти органи, їх беруть. А в нас такого нема.
Звісно, фіксувати смерть мозку повинні спеціальні фахівці, які жодним чином непричетні до трансплантації. Для прикладу, якщо я пересаджую, то це не моя функція. Смерть мозку констатувати повинна незалежна людина, а ще краще – кілька людей, аби зняти всі підозри щодо махінацій. Вони повинні зробити певні обстеження. І вже коли є кілька об’єктивних остежень, які неможливо підробити, остаточно поставлений діагноз «смерть мозку», в людини можна забирати органи. Так робиться в світі, включно з сусідньою Білоруссю. Тому там можливості для трансплантації значно кращі», – зазначає Ігор Кобза.
Ідеальним зразком у розвитку трансплантології хірург вважає Хорватію (якщо взяти до уваги співвідношення пересадок до кількості населення). Велику роль там відіграє пропаганда в медіа. Якщо людина дала комусь нирку, вона стає мало не національним героєм.
«Є спеціальні телепрограми про людей, яким пересадили нирку, печінку, серце і вони виступають, показуть, як вони живуть. Навіть, якщо дав частину органу своєму родичу, тобі відразу знімають оплату за комунальні послуги, дають всі можливі соціальні пільги», – пояснює хірург.
Закон є, але не працює
Охочі поділитися власними органами знайшлися б і у нас, переконаний лікар. Каже, потенційних донорів зустрічає, не виходячи з аудиторії: «Мої студенти інколи підходять після лекції і запитують, а де можна записатися, щоби після смерті віддати свої органи. А в нас нема такої системи. Я сам не знаю, куди їх відправляти, бо в нас ця система, яка мала запрацювати, ще не працює. Обіцяли, що це буде ще півтора року тому. То з першого жовтня, то з нового року. Нема і досі».
«Єдина державна інформаційна система трансплантації (ЄДІСТ) – це комп’ютерна програма, яка об’єднує декілька реєстрів – перелік людей, що потребують трансплантації, заяви громадян на згоду чи не згоду бути донором після смерті, реєстр донорів кісткового мозку тощо. Сюди ж вносяться дані донора. Система сама обирає пару «донор-реципієнт», спираючись на розміри донорського органу, результати HLA-типування, територіальне знаходження донора і реципієнта», – пояснює Юрій Андрєєв. – Досі її не впровадили, бо торік МОЗ провів тендер та заплатив компанії 26 мільйонів гривень на створення ЄДІСТ. Станом на сьогодні система не функціонує. Вже нове керівництво міністерства неодноразово розповідало про низку проблем, які не дають запустити ЄДІСТ. Зрештою, зараз у МОЗ вирішили навіть у законі розділити реєстр донорів кісткового мозку та базу потенційних донорів органів. Відповідно те, за що держава сплатила 26 мільйонів гривень, вже не актуальне».
Створення системи наразі відтермінували до 2021 року. Верховна Рада України підтримала в другому читанні законопроект №2457 «Про внесення змін до деяких законодавчих актів України, що регулюють питання трансплантації анатомічних матеріалів людині» (320 голосів «за»). Документом визначається, що до початку роботи Єдиної державної інформаційної системи трансплантації (ЄДІСТ), але не пізніше 1 січня 2021 року, положення цього проєкту щодо використання системи для надання медичної допомоги із застосуванням трансплантації не застосовуються. При цьому організація трансплантації здійснюється на основі інформації, що міститься на паперових носіях.
Власне нова дата, коли чекають систему – початок 2021 року. Хоча спочатку планували запустити ЄДІСТ ще 2018-го. Ексрадник очільниці МОЗ Зоряни Скалецької Дмитро Раімов називав дату 1 січня 2020 року, сама Скалецька заявляла, що систему трансплантації можна буде запустити в лютому.
Народна депутатка від фракції «Голос» Ольга Стефанишина також закликає не чекати увесь рік і запустити інформаційну систему трансплантації раніше – принаймні у травні 2020 року.
За її інформацією, система вже буде готова до запуску на той час.
«Пункт, який стосуєтсья відермінування введення електронної системи, має запрацювати раніше, ніж через рік. Це важливо, тому що паперові реєстри ведуть до корупційного ризику», – пояснювала депутатка.
Водночас експерти наголошують, що впровадження єдиної електронної системи кардинально не вирішить проблеми трансплантології. Просто зрушить ситуацію з мертвої точки.
«Трансплантація – це, мабуть, єдина сфера медицини, яка поєднує у собі безліч напрямків: робота реанімацій, логістика, хірургія, гематологія тощо, – пояснює Андрєєв. – ЄДІСТ – важлива складова. Але лише від її появи трансплантація не запрацює, бо ця система – лише маленька ланка у ланцюжку.
Якщо ми говоримо про пересадку органів від померлих донорів, то все починається у реанімації. Після всіх можливих заходів для порятунку людини, інколи трапляється неминуче – мозок людини помирає і кровообіг підтримується завдяки апарату штучної вентиляції легень. Лише після констатації смерті мозку консиліумом лікарів, після розмови із родичами померлої людини, можна говорити про початок підготовки до трансплантації.
Тож, щоб трансплантація в Україні працювала на повну, потрібно налагодити ефективну роботу кожного етапу: констатація смерті мозку, підбір пари «донор-реципієнт», сама пересадка. Запуск ЄДІСТ допоможе, але не вирішить усіх проблем. Якщо держава буде все робити правильно і вчасно, то потрібно років 3-5, щоб трансплантація запрацювала по всій країні».
А до того часу пересадку органів можна робити лише від родичів або близьких друзів. І, звісно, залишається варіант із поїздкою за кордон. Якщо якийсь орган не знадобиться білорусам та індусам, він цілком може врятувати якогось українця. На це от уже чотири роки сподівається Максим Стасів, на це сподіваються тисячі інших українців.
Скільки їх усього – не знають навіть люди, наближені до галузі. Активісти кажуть про 2500-3000 людей, що потребують трансплантації нирки, близько тисячі українців очікують на різні види пересадки кісткового мозку, 200-300 людей потребують пересадки серця, печінки, легень. І якщо з нирками можна сподіватися на донорство близьких пацієнтам людей, то в інших випадках ситуація близька до безвиході. Впровадження електронного реєстру відклали ще на рік – дуже довгий рік для тих, для кого трансплантація є останнім шансом на порятунок.
Тетяна ЯВОРСЬКА


