Як насправді працюватиме медична реформа

Із 1 липня в Україні починається новий етап медичної реформи.
Із 1 липня в Україні починається новий етап медичної реформи.
Лікарні, що підписали договір з Національною службою здоров’я, отримуватимуть фінансування за новою моделлю. Також українці матимуть змогу на безкоштовні послуги в рамках гарантованої первинної медичної допомоги. Медичний експерт Юлія Володіна (Брикульська) пояснює, як саме працюватиме нова модель медицини.
Безкоштовна медицина - це великий міф, і про це завжди важливо пам’ятати. Навіть система, що зараз працює в Україні, вимагає грошей - якусь частину видатків закриває держава, а решту, що зазвичай складає більше 50%, сплачують громадяни. Ідея реформи полягає у тому, щоб це змінити. Медицина має бути рівно доступною для всіх громадян України, враховуючи незахищені верстви населення. Мета реформи - мінімізувати виплати з кишені громадянина.
Насправді ми вже платимо за медицину. Реформа ж передбачає, що ми будемо робити це правильно та ефективно, і витрачені нами гроші не йтимуть туди, де це не потрібно. Адже зараз неефективний розподіл коштів часто призводить до того, що на дійсно необхідні статті видатків грошей елементарно не вистачає.
Звучить образливо, коли люди кажуть, що мова йде про “реформу міністра (додати прізвище)”, бо це не є правдою. Насправді систем охорони здоров’я у світі усього три. Ці системи є прив’язаними до економіки країн, у яких працюють. Не можна просто сісти і вигадати систему охорони здоров’я, яка б працювала ефективно.
Перша з них - це монопольно-бюджетна модель Семашко, яка дісталася нам у спадок від Радянського союзу. Проблема полягає в тому, що така система здатна працювати лише в умовах, коли все належить державі - а у нас, як відомо, з 90-х років ані електрика, ані оплата комунальних послуг вже не є державними. Саме з аналогічних міркувань країни Балтії, що мали таку ж систему охорони здоров’я, одразу після набуття незалежності зрозуміли, що в нових умовах вона не працюватиме, і почали реформування медичної сфери. Ми ж залишили усе, як є, і тому не дивно, що наша медична система була не в змозі працювати ефективно.
Друга система охорони здоров’я - це страхова медицина, або модель Бісмарка. Медіа дуже люблять роздувати цю тему, скаржачись на те, що МОЗ не захотів переходити на страхову медицину. Але цього не сталося через те, що система Бісмарка, хоч і є насправді дуже хорошою, може працювати виключно у країні з сильною економікою. Я завжди наводжу приклад Чехії, у якій страхові внески складають близько 20% від білої зарплати. Міжнародні експерти, які ще з 2007 року займалися цим питанням, проаналізували ситуацію і дійшли висновку, що в Україні модель Бісмарка не працюватиме - адже у нас немає достатньо сильної економіки та високих білих зарплат.
Відповідно, лишається третя система, якою користується Велика Британія - модель Бевериджа. Це система державного страхування, тобто кожного громадянина страхує держава. У цій моделі діє принцип рівності для усіх - від мільйонера до безхатька. Вони однаково застраховані державою та мають гарантований базовий рівень допомоги. Якщо мільйонер хоче заплатити за певні додаткові послуги, він має таку можливість, але базовий рівень має бути доступним для всіх.
Більшість моделей у світі наразі є гібридними.
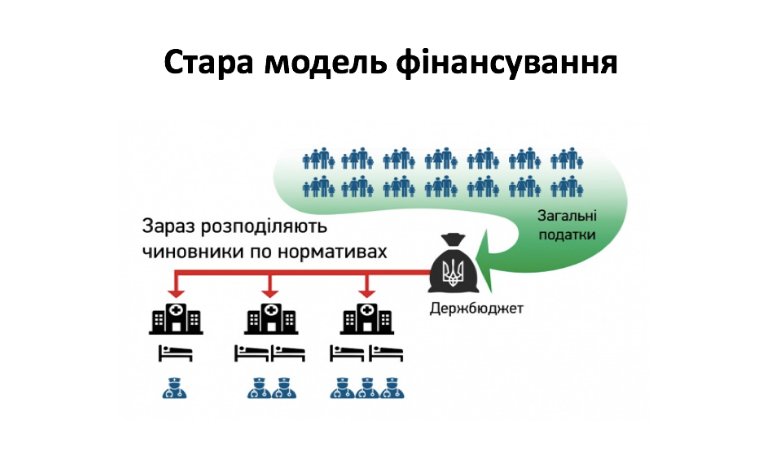
Якість обслуговування, звісно, прив’язана до фінансування. І тут велике значення має те, як саме це фінансування розподіляється. У старій моделі діяв принцип нормативів: є невелика лікарня з певною кількістю лікарів, яка отримує визначену суму грошей. Якою є якість роботи цих лікарів, проводять вони операції чи ні, скільки пацієнтів до них звертається - це на виділення коштів не впливало. Якщо лікарня велика - вона отримує більше грошей, незалежно від якості обслуговування.
Окремим аспектом був фактор ліжкомісць. Отже, стара система була зацікавлена у тому, щоб люди хворіли - чим довше у них зайняті ліжка, тим більше ефективною вважається лікарня і тим більше коштів вона отримує. Насправді ж це ніяк не пов’язано з реальною ефективністю.
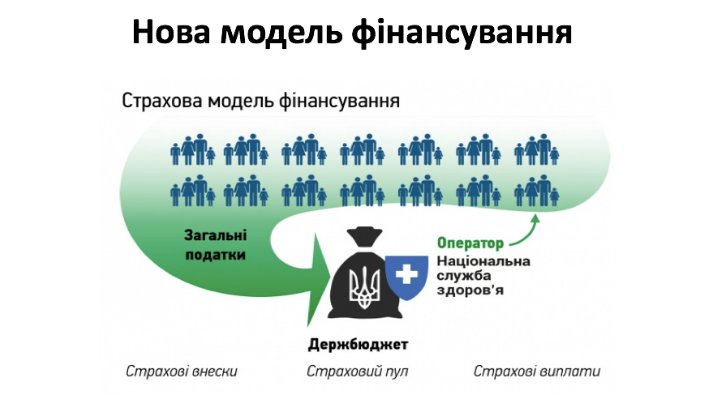
Нова система фінансування ніяк не збільшить витрати чи податки громадян. Це ті ж податки, що ми вже сплачуємо. Різниця полягає у створенні державного оператора - Національної служби здоров’я. Це не українське ноу-хау: у Великій Британії працює аналогічний оператор.
Національна служба здоров’я - це державний орган, який не є підконтрольним МОЗ (так зроблено спеціально, щоб зробити його незалежним), і який займається розподілом виплат за медичні послуги. Тобто держава за посередництвом НСЗУ не просто виділяє кошти на медицину, а оплачує надані кожному українцю конкретні медичні послуги. В медіа звучало, що це є корупційною складовою, але це не так, адже гроші не належать НСЗУ - вони лишаються на державних рахунках. Національна служба здоров’я лише виконує виплати за надані послуги.
У старій системі фінансування були відсутні люди - вона орієнтувалася на розмір лікарень та кількість зайнятих ліжок. Мета реформи - повернути фокус системи на людей, а також на взаємодію пацієнт-лікар.
Юлія Володіна (Брикульська), медичний експерт, позаштатний консультант МОЗ України
Матеріал наданий у межах партнерства з проектом VoxConnector